January 7, 2025
Intégration des données dans le secteur de la santé
Les soins de santé sont un secteur où des données précises et actualisées peuvent faire la différence entre la vie et la mort.
La transformation numérique des soins de santé est en train de révolutionner le secteur, en améliorant considérablement les soins aux patients, l'efficacité opérationnelle et l'innovation.
Au cœur de cette transformation se trouvent les données couvrant dossiers médicaux électroniques (DSE), les dispositifs médicaux, la génomique et les informations de santé générées par les patients.
L'intégration de ces diverses sources de données est essentielle pour créer une vision unifiée et exploitable de la santé des patients, permettre des soins personnalisés, des flux de travail rationalisés et une prise de décision éclairée.
Dans cet article, Dirox se penche sur le rôle essentiel de l'intégration des données dans le développement des technologies de la santé, en explorant son potentiel pour rendre les soins de santé plus intelligents, plus efficaces et plus connectés.
I. L'importance de l'intégration des données dans le secteur de la santé
L'intégration des données implique la combinaison fluide d'informations provenant de différentes sources afin de fournir une vision unifiée de l'état de santé des patients. Il joue un rôle central dans la collecte de données provenant des DSE, des dispositifs médicaux, de la génomique et d'autres systèmes afin d'améliorer la prestation des soins et l'efficacité opérationnelle.
Principaux avantages
Améliorer les soins aux patients : L'intégration crée une vue à 360 degrés des patients, permettant des diagnostics et des plans de traitement plus précis.
Rationalisation des flux de travail : En automatisant le partage des données, les établissements de santé peuvent réduire les inefficacités et les charges administratives. Par exemple, dans le cadre de l'amélioration de l'efficacité opérationnelle, Verisys, le principal fournisseur de services d'accréditation des soins de santé basé aux États-Unis, exploite des outils automatisés pour collecter et vérifier des données provenant de plus de 2 500 sources plusieurs fois par jour.
Décisions fondées sur les données : Les données intégrées soutiennent les initiatives de soins préventifs et les traitements personnalisés en tirant parti des analyses et des informations issues de l'IA. Par exemple, outils d'analyse prédictive chez Kaiser Permanente ont réduit les taux de réadmission à l'hôpital de 12 %.
Nouveaux cas d'utilisation
Réponses en temps réel aux crises sanitaires : Lors d'urgences telles que la COVID-19, des systèmes intégrés permettent une surveillance en temps réel et l'allocation des ressources. Par exemple, les réseaux intégrés de données sanitaires ont joué un rôle essentiel dans le suivi des infections et l'allocation efficace des ressources.
Détection des fraudes et optimisation des ressources : Les analyses avancées identifient les anomalies et optimisent l'utilisation de ressources de santé limitées. Le National Health Service (NHS) au Royaume-Uni a adopté des systèmes de détection des fraudes intégrés aux données de santé et a réussi à prévenir, détecter et récupérer 400 millions de livres sterling de fraude.
II. Les défis de l'intégration des données de santé
Silos de données et problèmes d'interopérabilité
Systèmes Healthtech souvent difficulté à connecter les systèmes existants aux plateformes modernes, ce qui entraîne des silos de données fragmentés qui entravent l'intégration.
Par exemple, une enquête HIMSS a constaté que 57 % des médecins sont confrontés à des problèmes d'interopérabilité dans l'optimisation des technologies de la santé. Ce manque d'interopérabilité peut entraîner des retards dans les soins, des tests redondants et des erreurs médicales, compromettant ainsi en fin de compte les résultats pour les patients.
Confidentialité et sécurité des données
L'intégration des données repose largement sur l'échange de données numériques ; il est donc essentiel de garantir la sécurité des informations sur les patients. Le coût moyen d'une violation de données médicales, selon Rapport 2022 d'IBM, est 10,1 millions de dollars.
Trouver un équilibre entre la nécessité d'intégrer les données et les exigences de conformité, telles que HIPAA et GDPR, représente un défi de taille en matière de protection des informations sensibles sur les patients.
Absence de standardisation
Les données de santé sont générées par diverses sources, notamment les dossiers médicaux électroniques (DSE), les dispositifs médicaux et les auto-évaluations des patients. Ce diversité des formats de données et l'incohérence de la qualité entre les systèmes rendent l'intégration complexe et fastidieuse.
Sans formats de données, définitions et protocoles normalisés, il peut être difficile de comparer et d'intégrer des données provenant de différentes sources.
Par exemple, un groupe de cliniciens peut définir une cohorte de patients asthmatiques différemment d'un autre groupe. De même, si vous demandez à deux cliniciens quels sont les critères nécessaires pour identifier une personne diabétique, vous pourriez obtenir trois réponses différentes. Il se peut simplement qu'il n'y ait pas de consensus concernant des traitements spécifiques ou des définitions de cohortes.
Évolutivité pour les petites et moyennes entreprises
Les contraintes budgétaires et d'infrastructure empêchent souvent les petites entreprises d'adopter des solutions robustes d'intégration de données.
Des solutions basées sur le cloud comme AWS et Microsoft Azure sont en train de devenir des alternatives rentables pour ces organisations.
III. Technologies traditionnelles et technologies émergentes en matière d'intégration des données
Technologies actuelles
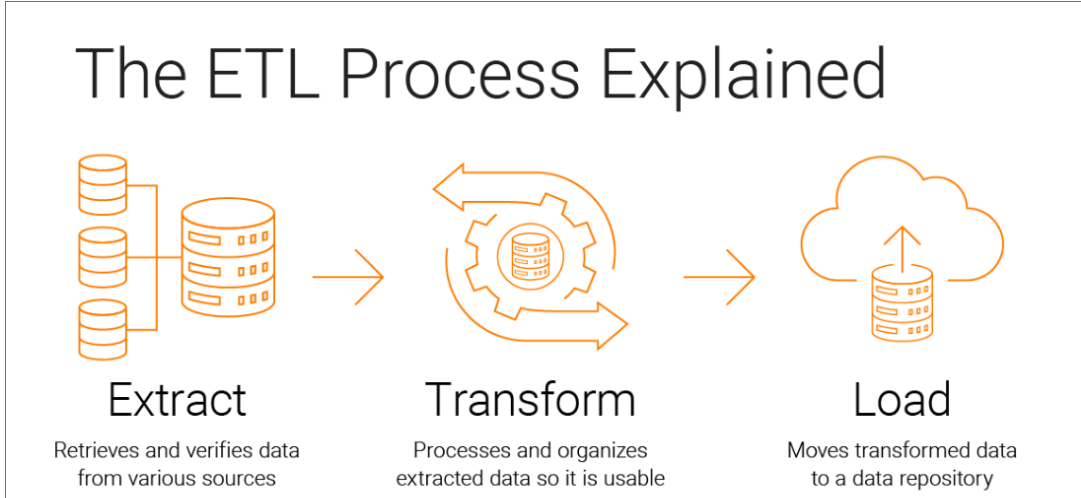
ETL (extraire, transformer, charger)
Cette technologie fondamentale est largement utilisée pour consolider des données provenant de différentes sources dans une base de données centralisée. Les systèmes ETL fonctionnent bien pour les données statiques et le traitement par lots, mais ils rencontrent des difficultés pour gérer les données en temps réel.
Par exemple, les hôpitaux utilisent souvent l'ETL pour intégrer les données des systèmes de radiologie dans les dossiers électroniques centraux à des fins de diagnostic.
EDR (réplication des données d'entreprise)
L'EDR fournit une réplication en temps réel des données entre les systèmes pour garantir la cohérence. Il est particulièrement utile dans les grands réseaux de santé distribués, car il permet des mises à jour fluides entre les agences.
L'utilisation de l'EDR dans les réseaux hospitaliers régionaux pour synchroniser les dossiers des patients pour les soins d'urgence en est un exemple.
Normes FHIR (Fast Healthcare Interoperability Resources)
Le FHIR permet à différents systèmes de santé de communiquer en définissant des formats et des éléments de données standard.
De nombreuses organisations ont mis en œuvre avec succès la technologie FHIR pour connecter plus de 50 systèmes disparates, améliorant ainsi la collaboration et réduisant les erreurs de saisie manuelle des données.
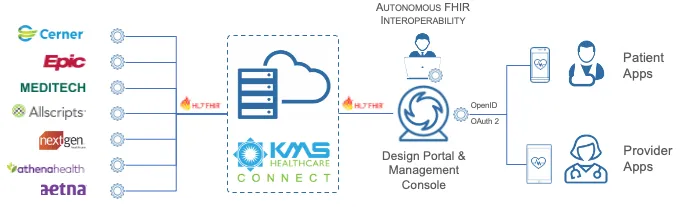
Un exemple convaincant est LDPath, un service de pathologie chirurgicale basé au Royaume-Uni développé par Dirox qui s'intègre au National Health Service (NHS) pour rationaliser les flux de travail histopathologiques. Cette intégration favorise l'échange efficace d'informations entre les hôpitaux et LDPath, couvrant des tâches telles que la création d'utilisateurs, la gestion des cas, le diagnostic et le suivi.
En s'appuyant sur des infrastructures Web modernes et des réseaux sécurisés, LDPath illustre comment les technologies d'intégration traditionnelles combinées aux normes FHIR peuvent améliorer l'efficacité opérationnelle et les résultats pour les patients.
Innovations émergentes
IA et analyse prédictive
L'intelligence artificielle révolutionne l'intégration des données en permettant des informations en temps réel et une modélisation prédictive.
L'analyse prédictive de l'IA est l'une des les tendances les plus importantes en matière de technologies de la santé en ce moment. Il examine d'énormes quantités de données sur les patients dérivées de facteurs génétiques, environnementaux et liés au mode de vie afin d'identifier les personnes présentant un risque de diabète ou de maladie cardiaque.
Par identification de modèles et les connexions entre ces données, les systèmes d'IA peuvent générer une prédiction des modèles plus précis que les méthodes traditionnelles de prédiction des résultats pour les patients. L'analyse prédictive alimentée par l'IA pourrait sauver le système de santé américain 150 milliards de dollars par an d'ici 2026.
Chaîne de blocs
En matière de sécurité, technologie blockchain améliore la sécurité et la confidentialité des données de santé en créant dossiers médicaux cryptés et décentralisés qui sont moins vulnérables aux violations que les systèmes traditionnels.
Dans les chaînes d'approvisionnement pharmaceutiques, la blockchain fournit transparence et traçabilité, en abordant des problèmes tels que les médicaments contrefaits et les inefficacités.
Les capacités immuables de conservation des dossiers et de suivi en temps réel de la blockchain transforment à la fois la gestion des données de santé et la logistique pharmaceutique.
Intégration de l'IoT (Internet des objets)
Les appareils IoT tels que les appareils portables et les équipements médicaux intelligents assurent une surveillance continue de la santé et transmission de données en temps réel. Par exemple, les glucomètres en continu utilisés par les patients diabétiques envoient des données en temps réel aux prestataires de soins de santé, ce qui permet une gestion proactive de la glycémie.
Appareils portables et IoT, comme l'Apple Watch et Le système CGM de Dexcom, transforment les soins de santé en permettant surveillance continue de l'état de santé et une gestion proactive des maladies. Ces appareils offrent désormais des fonctionnalités avancées telles que la surveillance de la glycémie, le suivi du sommeil et la détection de la fibrillation auriculaire, permettant aux patients de prendre leur santé en main.
L'intégration de l'IoT permet à des appareils tels que des glucomètres et des tensiomètres connectés de transmettre des données en temps réel aux prestataires de soins de santé pour des plans de traitement personnalisés.
Traitement du langage naturel (NLP)
Traitement du langage naturel (NLP) révolutionne les soins de santé en convertir les données non structurées des dossiers de santé électroniques (DSE) en informations exploitables, améliorant ainsi la prise en charge des patients. En analysant les notes cliniques, les articles de recherche et les commentaires des patients, la PNL permet aux prestataires de soins de santé de prendre des décisions éclairées, ce qui entraîne de meilleurs résultats.
En outre, la PNL rationalise les tâches administratives telles que la documentation et le codage, réduisant ainsi la charge des professionnels de santé et leur permettant de se concentrer davantage sur les soins aux patients.
L'intégration de la PNL dans les systèmes de santé constitue une avancée significative vers une prise en charge plus efficiente et plus efficace des patients.
Plateformes et outils avancés
Cerner et Epic Systems
Ces principales plateformes de DSE intègrent des technologies émergentes telles que l'IA et l'IoT, créant ainsi des systèmes hybrides qui améliorent la visualisation des données et l'analyse prédictive. L'intégration d'Epic aux appareils portables, par exemple, fournit aux cliniciens des informations complètes sur les niveaux d'activité des patients et les progrès de leur rétablissement.

plateformes basées sur le cloud
Des solutions cloud telles que AWS HealthLake et Services de données de santé Microsoft Azure proposer des environnements évolutifs pour le stockage et l'analyse des données de santé intégrées. Ces plateformes prennent en charge l'analyse en temps réel et fournissent des outils de modélisation avancée des données, ce qui les rend idéales pour les organisations de toutes tailles.
IV. Meilleures pratiques pour une intégration de données réussie
Stratégie et gouvernance des données
Définissez des politiques de gouvernance claires pour garantir la qualité des données et la conformité réglementaire. Des frameworks de premier plan tels que COBIT (Objectifs de contrôle pour les technologies de l'information et les technologies connexes) et DAMA-DMBOK (Corpus de connaissances sur la gestion des données) proposer des approches structurées pour la gouvernance des données, en mettant l'accent sur des principes tels que la responsabilité, la qualité des données et la gestion des risques.
Par exemple, chez Johns Hopkins, en adoptant des cadres de gouvernance robustes, ils peuvent établir la responsabilité en matière de propriété des données et aligner les efforts d'intégration sur les objectifs organisationnels.
Les organisations doivent donner la priorité à une stratégie unifiée qui garantit une utilisation cohérente des données dans tous les services. Par exemple, un dictionnaire de données unifié doit être créé pour garantir que toutes les parties prenantes utilisent une terminologie cohérente et comprennent les éléments de données de la même manière. Il devrait définir ce qui constitue une « visite d'un patient » ou une « admission » dans l'ensemble de l'organisation.
Comprendre vos données
Procéder à un profilage et à une évaluation complets des sources de données afin de corriger les incohérences de format et les problèmes de qualité.
Par exemple, UCLA Health utilise une initiative de profilage des données pour identifier les anomalies, en veillant à ce que seules des données de haute qualité soient entrées dans leurs systèmes intégrés.
Les formats de fichiers courants rencontrés dans les données de santé sont les suivants :
- HL7 (niveau de santé 7) : Norme largement utilisée pour l'échange d'informations cliniques entre les systèmes.
- FHIR (ressources d'interopérabilité rapide en matière de soins de santé) : Une norme moderne pour le partage de données basé sur des API, permettant une intégration plus rapide et plus flexible.
- CSV (valeurs séparées par des virgules) : Souvent utilisé pour exporter et importer des données tabulaires mais sujet à des problèmes de mise en forme.
- XML (langage de balisage extensible) : Utilisé pour l'échange de données structurées, bien que plus volumineux que les nouveaux formats tels que JSON.
- JSON (notation d'objet JavaScript) : Léger et idéal pour les API modernes, de plus en plus adoptées dans le secteur de la santé pour une intégration en temps réel.
Parmi celles-ci, FHIR est en train de devenir une norme préférée en raison de sa flexibilité, de sa compatibilité avec les API et de sa capacité à prendre en charge l'échange de données en temps réel, ce qui en fait la pierre angulaire des efforts d'interopérabilité des soins de santé modernes.
Se concentrer sur le lignage des données, c'est-à-dire suivre l'origine, les transformations et la destination des données, peut encore améliorer la précision et la confiance. Cela est particulièrement important pour réconcilier les données provenant de systèmes disparates, par exemple pour aligner les résultats de laboratoire sur les dossiers des patients dans les dossiers médicaux électroniques.
L'accent mis sur le lignage des données, c'est-à-dire le suivi de l'origine et de la transformation des données, peut encore améliorer la précision.
Tirer parti des architectures natives du cloud
Adoptez des plateformes comme AWS, Microsoft Azure ou Google Cloud pour des solutions évolutives et traitement des données rentable.
Ces plateformes cloud fournissent des outils robustes et flexibles pour gérer des ensembles de données de santé vastes et complexes, prenant en charge des fonctionnalités telles que la haute disponibilité, des analyses en temps réel et une intégration fluide avec diverses applications de santé. Ils permettent aux établissements de santé de traiter des données provenant de sources multiples tout en veillant à ce que l'infrastructure évolue en fonction de la demande.
Par exemple, le Deep Data Research Computing Center (DDRCC) de l'université de Stanford utilise AWS pour la recherche en médecine de précision, qui implique l'intégration et l'analyse de données multimodales à grande échelle. Grâce à cela, la DDRCC a amélioré l'évolutivité, la sécurité et l'élasticité de ses systèmes de gestion de la santé.
En adoptant des architectures natives du cloud, les établissements de santé peuvent exploiter tout le potentiel de leurs données, stimuler l'innovation et fournir des soins de meilleure qualité et plus efficaces aux patients du monde entier.
Normes d'interopérabilité
Pour une communication de données fluide, des normes d'interopérabilité doivent être adoptées. Les trois principaux groupes de normes d'interopérabilité sanitaire sont les suivants :
Normes de messagerie (ou d'échange de données) comme HL7 et DICOM. Ils définissent des protocoles pour l'échange de données entre les systèmes de santé. Ils permettent aux systèmes de communiquer des informations sur les patients, telles que les résultats de laboratoire, les images diagnostiques ou les détails des rendez-vous, dans un format standardisé.
Normes terminologiques comme SNOMED CT, ICD-10 (CIE-10) et LOINC. Ces normes garantissent des définitions et un codage cohérents des termes, conditions et procédures médicaux, permettant une communication claire entre les différents systèmes et prestataires.
Normes relatives aux documents comme le CDA, le CCR et le CCD. Ils définissent la manière dont les dossiers médicaux sont structurés et partagés, garantissant ainsi que des informations complètes et lisibles sur les patients peuvent être échangées entre les prestataires et les systèmes.
Des mesures de sécurité robustes
Mettez en œuvre des cadres de sécurité multicouches, notamment le chiffrement, l'authentification à deux facteurs et la détection des menaces en temps réel. Des audits réguliers et des tests d'intrusion permettent d'identifier rapidement les vulnérabilités.
Les attaquants ciblent fréquemment les vulnérabilités pour accéder aux dossiers électroniques, qui contiennent des informations sensibles telles que des données personnelles, des antécédents médicaux et des informations d'assurance. Chaque année, les violations de données médicales touchent des millions de personnes, entraînent des milliards de dollars de dommages et sapent la confiance du public.
Pour atténuer ces risques, la mise en œuvre de techniques de chiffrement avancées et la réalisation d'exercices de sécurité réguliers sont des étapes essentielles pour prévenir les violations tout en garantissant une intégration sécurisée des données.
Conception de l'expérience utilisateur final
Design tableaux de bord et interfaces conviviaux adapté aux besoins des cliniciens, des administrateurs et des patients.
Par exemple, en milieu clinique, cliniciens travaillent souvent dans des délais serrés et sous haute pression. Les interfaces doivent être simples, avec de grandes polices facilement lisibles, des icônes claires et des informations concises. Tableaux de bord devrait donner la priorité aux informations les plus critiques sur les patients, telles que les résultats de laboratoire ou les calendriers de prise de médicaments, afin de permettre une prise de décision rapide. Des fonctionnalités telles que fonctionnalités de commande vocale ou optimisation de l'écran tactile sont également utiles pour les utilisateurs qui peuvent porter des gants ou avoir une mobilité réduite.
Administrateurs, en revanche, pourraient avoir besoin d'ensembles de données plus complexes à des fins opérationnelles. Les mises en page doivent se concentrer sur l'organisation de grands volumes de données dans un format compréhensible, à l'aide d'outils tels que des graphiques interactifs, des filtres et des rapports personnalisables. Contraste des couleurs est particulièrement important dans les établissements de santé, où les utilisateurs peuvent avoir divers degrés de capacité visuelle. Le contraste élevé entre le texte et l'arrière-plan (par exemple, texte noir sur fond blanc) garantit la lisibilité pour les utilisateurs malvoyants.
Pour patients, les interfaces doivent être conçues dans un souci de facilité d'accès, notamment des polices claires, une navigation intuitive et des options pour les préférences linguistiques. Par exemple, un application de télémédecine pourrait comporter de gros boutons et un flux simple pour la prise de rendez-vous, garantissant ainsi aux patients âgés ou ayant une expérience technique limitée de naviguer facilement dans le système.
Dans les soins de santé Design UX/UI, garantir l'accessibilité à ces différents besoins améliore non seulement l'expérience des utilisateurs, mais contribue également à de meilleurs résultats et à une plus grande efficacité dans la prestation des soins.
Formation et assistance continues
Investissez dans des programmes de formation continue pour vous assurer que le personnel est apte à utiliser les systèmes intégrés.
Cours de remise à niveau réguliers et sessions de formation basées sur les rôles peut aider le personnel à se tenir au courant des mises à jour et des nouvelles fonctionnalités susceptibles d'être introduites dans les systèmes. Par exemple, le personnel clinique peut avoir besoin d'une formation spécifique sur l'utilisation d'un nouvel outil d'aide à la décision intégré à son DSE, tandis que le personnel administratif peut avoir besoin de conseils sur l'utilisation des nouvelles fonctionnalités de reporting.
Modèles de support personnalisés sont également essentiels pour garantir une utilisation fluide du système et répondre rapidement aux préoccupations des utilisateurs. Les services d'assistance et les équipes d'assistance doivent être facilement accessibles et proposer une assistance par téléphone, e-mail ou chat en direct pour résoudre les problèmes techniques ou les questions qui pourraient survenir. Une équipe de support informatique dédiée et familière avec l'environnement de santé peut résoudre les problèmes rapidement, en veillant à ce que les données critiques des patients ou les flux de travail ne soient pas perturbés.
Au-delà de la formation, il est important de créer boucle de rétroaction où le personnel peut exprimer ses préoccupations, faire part de ses suggestions et signaler les difficultés liées aux systèmes intégrés. Ces commentaires peuvent éclairer les stratégies de soutien continu et permettre aux organisations d'affiner leurs programmes de formation pour répondre à l'évolution des besoins.
Conclusion
L'intégration des données de santé transforme le secteur en améliorant les soins aux patients, en améliorant l'efficacité opérationnelle et en proposant des solutions innovantes. Bien que des défis tels que l'interopérabilité et la sécurité des données persistent, l'adoption de technologies émergentes et le respect des meilleures pratiques peuvent libérer tout le potentiel d'un écosystème de santé connecté.
En adoptant l'intégration, les organisations de santé peuvent évoluer vers un avenir plus centré sur le patient.
Contactez Dirox pour découvrir comment l'intégration des données peut faire passer votre entreprise au niveau supérieur !

























.png)
.png)



.svg)













